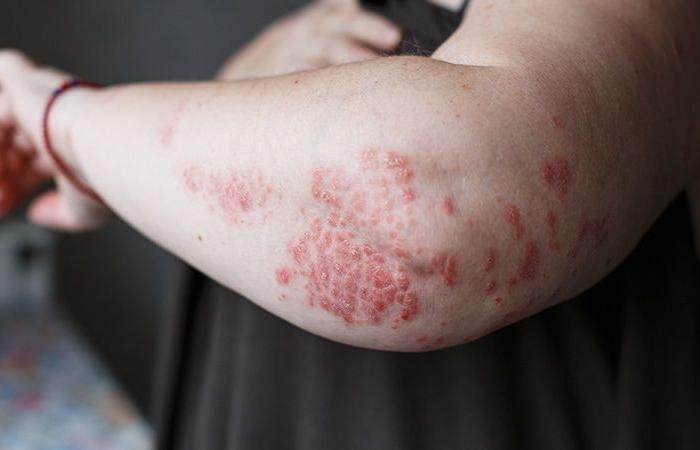
En aproximadamente el 20% de los pacientes que padecen psoriasis, la enfermedad ocupa al menos el 10% de la superficie de la piel del cuerpo, lo que puede justificar un tratamiento sistémico. Las bioterapias inyectables que bloquean la interleucina 17 o la interleucina 23 son muy eficaces en esta indicación. Pero para muchos, tener una alternativa oral sería bienvenido.
Un objetivo prometedor para nuevos fármacos orales para la psoriasis y otras dermatosis inflamatorias es la tirosina quinasa 2 (Tyk2), un miembro de la familia JAK implicado en varias vías de señalización intracelular, incluidas las interleucinas 23 y 12 y las interleucinas 23 y 12. Interferón tipo 1 que contribuye a determinadas enfermedades autoinmunes (psoriasis, lupus, EII, etc.).
Deucravacitinib (Sotyktu®), un inhibidor alostérico oral de Tyk2, ya está disponible para el tratamiento (en 3thlínea) de psoriasis moderada a grave. También se espera en esta indicación otro inhibidor alostérico oral de Tyk2, zasocitinib: tiene el mismo mecanismo de acción que deucravacitinb pero tendría mayor selectividad por el dominio “pseudoquinasa” (JH2 para Como homólogos 2) de Tyk2.
Un ensayo de fase 2b (aleatorizado, doble ciego controlado versus placebo) evaluó la eficacia, seguridad y tolerabilidad de zasocitinib en diferentes dosis en el tratamiento de la psoriasis de moderada a grave. Tuvo lugar del 11 de agosto de 2021 al 12 de septiembre de 2022 en 47 centros de Estados Unidos y 8 de Canadá. Los criterios de inclusión fueron: edad entre 18 y 70 años, puntaje PASI (Área de psoriasis e índice de gravedad.) de al menos 12, una puntuación PGA (Evaluación global del médico) de 3 o más y una superficie corporal cubierta por placas de psoriasis superior al 10%.
Un tercio de los pacientes se “curaron” con una dosis de 30 mg al día
Un total de 259 pacientes, incluidas 82 mujeres, con una edad media de 47 años (DE 13) fueron aleatorizados para recibir zasocitinib en dosis de 2, 5, 15 o 30 mg por día o un placebo durante 12 semanas.
En la semana 12, se obtuvo un PASI 75, es decir, una mejora de al menos el 75 % de la puntuación inicial, en 9 (18 %), 23 (44 %), 36 (68 %) y 35 (67 %) pacientes respectivamente en 2, 5, 15 o 30 mg de zasocitinib y en 3 pacientes con placebo.
Los resultados para PASI 90 y PGA de 0 y 1 fueron consistentes con los observados para el criterio de valoración principal (PASI 75 a las 12 semanas): PASI 90 fue alcanzado por el 45 % de los pacientes con 15 mg y el 46 % de los que recibieron 30 mg; la puntuación PGA de 0 o 1 afectó al 49% de los pacientes con 15 mg y al 52% con 30 mg.
Se observó una relación dosis-respuesta con un aumento en el número de respuestas en paralelo con el aumento de la dosis, con 17 pacientes (33%) con la dosis más alta de 30 mg de zasocitinib beneficiándose de una desaparición de las lesiones (PASI 100). Además, la mejoría es evidente desde las primeras 4 semanas de tratamiento.
Se observaron efectos adversos durante el tratamiento en 23 pacientes con placebo y entre 28 y 31 con diferentes dosis de zasocitinib: principalmente dermatitis acneiforme, diarrea y Covid 19. No hubo cambios en los parámetros hematológicos ni en la función hepática.
Al igual que en los estudios con deucravacitinib, no hubo MACE (Eventos cardiovasculares adversos importantes) o eventos tromboembólicos como los que se pueden deplorar con los anti-JAK.
Estos resultados sugieren que zasocitinib podría reclamar un lugar de elección junto con las bioterapias y otros tratamientos orales, sujeto a la confirmación de su eficacia y tolerancia mediante estudios de fase 3 más amplios.